Stress, ansia e depressione – Un approccio molto spesso sottovalutato
La scelta di trattare questo argomento sul nostro sito non è stata semplice e per questo molto ponderata.
Al segnale del via libera datoci l’8 di maggio, post lock-down, al rientro nei nostri studi e presso le nostre attività, abbiamo “scoperto” (un pò come scoprire l’acqua calda) o meglio preso consapevolezza, del fatto che la maggiorparte dei nostri pazienti avevano ingurgitato macigni di angoscia, ansia, stress. Addirittura fino ad arrivare alla depressione.
L’eredità maledetta che ci ha lasciato questo periodo ha già mostrato i primi effetti ma l’impressione – e la conferma ci arriva da illustri psicologi – è che lo strascico si protrarrà a lungo nel tempo. Ogni fascia d’età, con il suo vissuto più o meno emotivo o razionale ha risentito delle restrizioni che ci sono state imposte.
Non vogliamo riflettere sulla correttezza o validità delle tali, non è il nostro compito e questa non è la sede opportuna.
Vogliamo invece soffermarci su un concetto fondamentale: Possiamo avere tutto, ma senza libertà e salute siamo persi. Concetto forse banale ma troppo spesso dato per scontato in un’epoca che ha il suo fiore all’occhiello nell’esibizione di se stessi.
Ma di che libertà si parla? Libertà di lavorare, libertà di uscire, libertà di incontrare amici e parenti, libertà di potersi allenare, libertà di poter giocare, libertà di poter godere della vita.
Sicuramente l’uomo non si è forgiato nel tempo rimanendo all’interno di una caverna ad aspettare tempi migliori. Ha osato, a volte può andare bene a volte può andare male. All’epoca era una mera questione di vita o morte, ad oggi la questione è diventata principalmente economica e sociale (come è giusto che sia con l’avanzare del progresso).
Una parte di quell’ansia poc’anzi sopra accennata deriva sicuramente dalla privazione delle nostre libertà vitali, ma un’altra parte consistente deriva dai pensieri negativi e dallo stress. Emil. M. Cioran, filosofo rumeno diceva che “l’assenza di salute è la coscienza acuta di avere un corpo”.
Molte ricerche scientifiche confermano che i nostri vissuti possono influenzare la nostra esistenza nell’inconscio, possono modificare il nostro modo di agire e di rispondere agli stimoli stressori.
Lo stress stesso, dal canto suo, siamo capaci di immagazzinarlo somatizzandolo e traducendolo in disturbi somatici di diversa entità e gravità.
Ogni disturbo psichico può essere somatizzato, ovvero può tradursi a livello corporeo quando non è riconosciuto dalla persona o elaborato sul piano mentale.
Le malattie psicosomatiche possono comprendere:
- Cefalea
- Disturbi cardiovascolari
- Disturbi gastrointenstinali
- Disturbi dermatologici
- Disturbi muscolo-scheletrici
- Problemi respiratori
- Disordini alimentari
Da questo pool di disturbi si evince chiaramente l’influenza della nostra “salute mentale” sulla nostra “salute fisica”. I due concetti di salute appena espressi, a nostro parere, sono troppe volte considerati indipendenti l’uno dall’altro quando invece mens sana in corpore sano dovrebbe essere considerata l’unica soluzione.
INFIAMMAZIONE SISTEMICA
Passando ad una disquisizione di natura scientifica, uno studio che è stato pubblicato in una recente edizione dell’American Journal of Psychiatry, ha esaminato 200 documenti esistenti sulla depressione e l’infiammazione…[“…Abbiamo concentrato la nostra attenzione su come lo stress colpisce il sistema immunitario che a sua volta influenza malattie e risultati di salute mentale…”].
Gli autori dello studio hanno scoperto che, oltre ad essere legata a patologie importanti come cancro e diabete, l’infiammazione sistemica è legata a problemi di salute mentale come la depressione.
Tra i pazienti affetti da depressione, le concentrazioni di due marker infiammatori, PCR e IL-6, sono risultati aumentati del 50%, rispetto alla norma.
[“…Precedenti ricerche hanno dimostrato che le persone che hanno problemi socio-economici o che hanno avuto problemi nella loro primi anni di vita sono a maggior rischio di problemi mentali a causa di questi stress”…“Come risultato, spesso sperimentano una maggiore presenza di infiammazione cronica che abbiamo collegato alla depressione”…“Normalmente il sistema immunitario lavora per uccidere i patogeni”…“Tuttavia, molti individui presentano infiammazione sistemica persistente, che secondo noi, è davvero la radice di tutte le malattie fisiche e mentali”.
Un altro studio invece pubblicato su Neuron, condotto Professor Tomoyuki Furuyashiki e dal ricercatore Shiho Kitaoka (Kobe University Graduate School of Medicine) in collaborazione con il Project Professor Shuh Narumiya (Kyoto University Graduate School of Medicine) ha analizzato il legame tra infiammazione e depressione e come lo stress psicologico possa influenzare la risposta infiammatoria e il ruolo del sistemia immunitario innato.
Livelli moderati di stress provocheranno una risposta difensiva, mentre lo stress estremo può abbassare le funzioni cognitive, causare depressione e ansia elevata ed è un fattore di rischio per le malattie mentali. Il team di ricerca si è concentrato su ripetuti stress da sconfitta sociale (un tipo di stress ambientale) con l’obiettivo di chiarire il meccanismo che causa una risposta emotiva a stress ripetuti.
STUDIO NELLO SPECIFICO
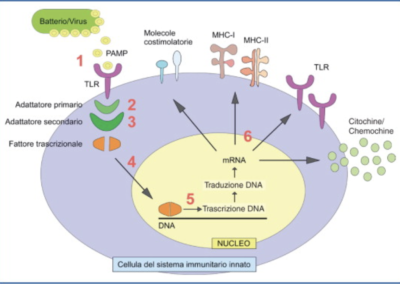
A livello tecnico i ricercatori hanno esaminato i cambiamenti nell’espressione genica nel cervello causati da ripetuti stress da sconfitta sociale e hanno scoperto che lo stress ripetuto aumentava un ligando per i recettori immunitari innati TLR2 e TLR4 (Toll-Like Receptor: TLR2 / 4) nel cervello.
Il passo successivo è stato quello di studiare il ruolo di TLR2/4 nello stress ripetuto usando un topo con i geni TLR2/4 inattivati. I ricercatori hanno scoperto che i topi con deficit di TLR2/4 non mostravano rifiuto sociale o ansia estrema se esposti a stress ripetuti
Hanno scoperto inoltre, che lo stress ripetuto ha indotto l’espressione di citochine infiammatorie correlate IL-1α e TNF-α nella microglia della corteccia prefrontale mediale tramite TLR2 / 4. Il comportamento depressivo è stato soppresso trattando la corteccia prefrontale mediale con anticorpi neutralizzanti le citochine correlate all’infiammazione.
CONCLUSIONI
Riportando le parole del Prof. Furuyashiki: “Questi risultati dimostrano l’importanza dell’infiammazione neurale causata dal sistema immunitario innato in risposta allo stress, nello sviluppo della depressione e potrebbero portare allo sviluppo di nuovi farmaci antidepressivi che mirano le molecole immunitarie innate”.
MA LA MENTE CONTROLLA SOLO I DISTURBI LEGATI PRETTAMENTE ALLA PSICHE?
La mente però ha un ruolo centrale e di fondamentale importanza anche in quei disturbi che non hanno per forza a che fare con la psiche; dalla percezione del dolore, alle dinamiche della convalescenza etc etc…
Corpo e mente sono imprescindibili, come accennato poco fa.
Esistono diverse vie di traduzione dallo stato psichico allo stato somatico ma prima è bene definire e precisare che ci sono una serie di neurotrasmettitori e neuromodulatori che “attivano o disattivano” il sistema nervoso:
- Dopamina
- Serotonina
- Noradrenalina
Ci sono 3 vie attraverso le quali la psiche “comunica” col corpo:
La via neurovegetativa ovvero il sistema nervoso autonomo è quell’insieme di cellule e fibre che innerva tutti gli organi interni e le ghiandole, regolando le funzioni corporee involontarie. Questo sistema collega l’organismo con l’ambiente esterno, spiegando come a ogni stato affettivo corrispondano immediati cambiamenti fisici: adesempio, insieme ad un’emozione violenta, possiamo sentire costrizione al petto, sbalzi di pressione, dolore allo stomaco.
La via endocrina controlla tramite gli ormoni, i stati affettivi che possono produrre o inibire il rilascio di ormoni dall’ipofisi o dalle altre ghiandole, alterando l’equilibrio ormonale. Gli ormoni sono importantissimi perché trasmettono messaggi ai vari organi del corpo ed hanno un ruolo centrale nel mantenimento del nostro benessere psicofisico.
La via immunitaria coinvolge l’insieme di cellule che presiede alla difesa dell’organismo. Esperienze difficili, ansia o depressione, possono portare a un abbassamento delle difese immunitarie, con un aumentato rischio di contrarre infezioni e altre malattie.
TRADUZIONE DEL MALESSERE
Parlando invece dei meccanismi di “traduzione” del malessere, da psichico in somatico, citiamo i due principali:
La CONVERSIONE: la malattia rappresenta il conflitto interiore.
Un contenuto psichico rimosso si converte in un sintomo somatico, esprimendosi attraverso il linguaggio del corpo. In questi casi, abbiamo a che fare con un conflitto inconscio che non trova altra via di risoluzione se non nella malattia.
Ad esempio, nelle paralisi isteriche, il conflitto si manifesta direttamente nei muscoli, colpendo la motricità (la persona è immobilizzata, senza alcuna motivazione medica). Il sintomo è in stretto rapporto con il conflitto, cioè lo simbolizza, e in qualche modo lo “risolve”: ad esempio, in un conflitto tra dipendenza e autonomia, la paralisi risolve la questione, rendendo impossibile l’emancipazione.
Le persone con questo problema possono avere comportamenti dimostrativi, volti ad attirare l’attenzione o a suscitare compassione, non perché fingano di stare male, ma perché la malattia è in stretto rapporto con le dinamiche relazionali dell’ambiente di vita.
Al contrario, ci sono persone che manifestano un distacco affettivo che può arrivare all’incapacità di provare dolore, come se si fosse anestetizzati.
La SOMATIZZAZIONE: la tensione emotiva è scaricata sul corpo.
Anche in questo caso, la malattia è legata a stati affettivi non riconosciuti e non elaborati, ma i sintomi non hanno nulla a che fare con i contenuti psichici originari, essendo la generica espressione di una tensione emotiva brutalmente “scaricata” sul corpo.
Le persone che soffrono di questo tipo di disturbi, hanno spesso una certa difficoltà a identificare le proprie emozioni, a comunicarle e a elaborarle sul piano mentale. Inoltre, possono avere difficoltà a interpretare bene gli stati mentali, sia i propri sia quelli altrui. Per questo, gli stati affettivi imboccano, senza mezzi termini, la via somatica e si trasformano in sintomi e disturbi fisici, che possono essere diversi e multiformi, variando da persona a persona, ma anche nello stesso soggetto nel corso del tempo.
L’impossibilità di tollerare la tensione emotiva può manifestarsi anche attraverso incertezze, comportamenti compulsivi e paure ipocondriache, al fine di ridurre l’angoscia.
Alcune persone hanno la paura o la convinzione incrollabile di avere un disturbo medico, pur essendo sane. Tutti possiamo nutrire timori per la nostra salute, o per quella dei nostri cari, ma quando l’ansia è sproporzionata e irremovibile, nonostante le rassicurazioni mediche, allora si parla d’ipocondria.
La persona non “finge” di essere malata, il dolore che prova è reale, ma è sbagliata la sua interpretazione: infatti, non è riconducibile a una causa organica, ma a un malessere di tipo psicologico.
L’aspetto ossessivo dell’ipocondria, cioè i pensieri intrusivi circa l’essere malati, copre un’angoscia di fondo, che va indagata e compresa.
Inoltre, nel vero ipocondriaco, le rassicurazioni non eliminano la paura, ma lo fanno sentire ancora più solo e incompreso. Può cambiare medico o spostare i sintomi su un altro organo, finendo per collezionare visite e accertamenti, ricevendo diagnosi sbagliate, seguendo cure spesso costose, imbottendosi di farmaci, senza risolvere la causa del malessere.